Восстановление и поддержание проходимости дыхательных путей при трудной интубации трахеи
Содержание:
- Как оказать первую помощь при кровотечении
- Как оказать первую помощь при электротравме
- Как оказать первую помощь при ожогах
- 3.Причины
- Обструкция дыхательных путей инородным телом
- Осложнения
- 7 действий, чего нельзя делать при остановке дыхания
- Симптомы и признаки асфиксии
- Внешние проявления и последствия синдрома обструктивного апноэ сна
- Когда следует обратиться к врачу
- 5 причин, почему останавливается дыхание, когда засыпаешь и бодрствуешь
- Лечение
- Показания
Как оказать первую помощь при кровотечении
Для начала визуально определите вид кровотечения: артериальное, венозное или капиллярное. Любое из них потенциально опасно для жизни.
Артериальное кровотечение возникает при повреждении артерий (крупные пульсирующие трубки различного диаметра, кровь по которым проходит от сердца к органам и тканям под высоким давлением), наиболее опасно.
- Признаки: из раны сильной пульсирующей струей бьет кровь алого цвета.
- Первая помощь: прижмите пальцами кровоточащий сосуд или наложите жгут (выше места ранения, поскольку направление тока крови — от центра к периферии; летом жгут держат до 1,5 часов, зимой — до 40 минут (ставьте секундомер на смартфоне тотчас после наложения жгута). Когда истечет это время и будете перекладывать жгут, применяйте пальцевое прижатие в ране или на протяжении (см. далее).
Придайте кровоточащей области приподнятое положение, наложите чистую давящую повязку, максимально согните конечность в суставе. Прижимайте сосуды выше раны в определенных анатомических точках — там, где менее выражена мышечная масса, сосуд проходит поверхностно и его можно прижать к подлежащей кости (прижатие на протяжении).
Прижимать лучше не одним, а несколькими пальцами одной или обеих рук, выстроенными в одну линию.
Жгут накладывают при повреждении крупных артерий конечностей выше раны, чтобы он полностью пережимал артерию.
Жгут накладывают при приподнятой конечности, подложив под него мягкую ткань (бинт, одежду и др.), делают несколько витков до полной остановки кровотечения. Витки должны ложиться вплотную один к другому, чтобы между ними не попадали складки одежды. Концы жгута надежно фиксируют (завязывают или скрепляют с помощью цепочки и крючка).
При крайней необходимости более продолжительного пребывания жгута на конечности его ослабляют на 5–10 минут (до восстановления кровоснабжения конечности):
- на это время пальцами прижмите поврежденный сосуд. Такую манипуляцию можно повторять несколько раз, но при этом каждый раз сокращая продолжительность времени между манипуляциями в 1,5–2 раза по сравнению с предыдущей.
- Жгут должен лежать так, чтобы он был виден. Пострадавшего с наложенным жгутом немедленно направьте в лечебное учреждение.
Венозное кровотечение возникает при повреждении стенок вен и отличается тем, что из раны медленной непрерывной струей вытекает темная кровь.
Первая помощь: придать приподнятое положение конечности, наложить давящую повязку, максимально согнуть конечности в суставе. При сильном венозном кровотечении прижмите поврежденный сосуд к кости на 5–8 см ниже раны. При выраженном кровотечении из вен нижних конечностей существует реальная опасность эмболии (попадания воздуха, частиц жира/ткани в вену и заноса их в легкие, головной мозг и т.п.), поэтому следует немедленно наложить на рану давящую повязку.
Капиллярное кровотечение — следствие повреждения мельчайших кровеносных сосудов (капилляров), кровоточит вся раневая поверхность.
Первая помощь: наложите давящую повязку. На кровоточащий участок наложите бинт (марлю), можно использовать чистый носовой платок.
Наиболее частыми причинами внутреннего кровотечения являются дорожно-транспортные происшествия (удар водителя грудью и животом об рулевое колесо, наезд на пешехода — в результате происходит разрыв внутренних органов, например селезенки, печени, в более редких случаях почки, поджелудочной железы). Эти состояния относятся к угрожающим жизни.
Заподозрить внутреннее кровотечение можно, если известны обстоятельства происшествия и пострадавший сначала возбужден, затем становится заторможенным, бледным. Может выделяться холодный липкий пот, дыхание может стать частым и поверхностным.
Действия при внутреннем кровотечении:
- максимально быстро вызвать скорую помощь;
- оценить ситуацию и обеспечить безопасные условия для оказания первой помощи;
- создать больному или пострадавшему полный покой;
- положить на область предполагаемого источника кровотечения холод (пузырь со льдом или снегом, холодной водой);
- возможно положить пострадавшего на спину с приподнятыми ногами для улучшения кровоснабжения головного мозга.
Как оказать первую помощь при электротравме
- Признаки: расстройство деятельности центральной нервной, сердечно-сосудистой, дыхательной систем, ожоги кожных покровов и др.
- Первая помощь: быстро освободите пораженного от действия электрического тока, используя подручные средства (сухую палку, веревку, доску и др.) или перерубив, перерезав подходящий к нему провод лопатой или топором, отключив сеть и т.д. Оказывающий помощь в целях самозащиты должен обмотать руки прорезиненной материей, сухой тканью, надеть резиновые перчатки, встать на сухую доску, деревянный щит и т.п. Пораженного следует брать за те части одежды, которые не прилегают непосредственно к телу. Проведите искусственное дыхание, сделайте непрямой массаж сердца, наложите на область ожогов асептические повязки.
Как оказать первую помощь при ожогах
Ожоги по глубине поражения подразделяют на четыре степени:
- I степень: гиперемия и отек кожи, сопровождается жгучей болью;
- II степень: образование пузырей, заполненных прозрачной жидкостью желтоватого цвета (не прокалывайте пузыри!);
- III а степень: распространение некроза на эпидермис (верхний слой кожи становится черным, отмирает);
- III б степень: некрозы всех слоев кожи (чернеет вся кожа, до мышц — они будут снаружи, потребуется хирургическая пластика);
- IV степень: омертвление не только кожи, но и глубжележащих тканей («обугливание», превращение в пепел — восстановление тканей невозможно).
Первая помощь: сбросьте загоревшуюся одежду, облейте водой, засыпьте снегом или накройте горящий участок одежды покрывалом, верхней одеждой. Снимите (срежьте) с пострадавших участков тела одежду (она может быть горячая, особенно из синтетических тканей, может тлеть на теле, усугубляя ожог и принося боль и страдание). Наложите на обожженные поверхности асептические повязки (при помощи бинта, индивидуального перевязочного пакета, чистого полотенца, простыни, носового платка и т.п.). Не используйте жгучие спиртовые растворы антисептика! Лучше просто вода, чем спирт. Допустимо использовать водные растворы хлоргексидина, мирамистина, диоксидина, слабый раствор перикиси водорода. Немедленно направьте пострадавшего в лечебное учреждение.
3.Причины
Причиной появления обструктивных хрипов может стать любой из патологических процессов, синдромов или состояний, обусловливающих сужение воздухоносных просветов.
Наиболее распространенным из них является, по всей вероятности, ХОБЛ, или хроническая обструктивная болезнь легких. В настоящее время это понятие определено недостаточно четко; тем не менее, на международном уровне приняты нозологические концепты и критерии, согласно которым ХОБЛ является самостоятельным заболеванием и включает ряд устаревших диагнозов, ранее обозначавших хронические воспалительные и/или дегенеративно-дистрофические процессы в органах дыхания. К таким процессам относятся, в частности, хронический обструктивный бронхит, «бронхит курильщика», вторичная эмфизема легких, пневмосклероз и др. Длительно тлеющий воспалительный процесс в бронхах (бронхит) неизбежно приводит к изменениям на тканевом уровне: стенки огрубевают и утолщаются за счет клеток рубцовой соединительной ткани (фиброз), в силу чего просветы сужаются (стеноз) и прогрессирует дыхательная недостаточность. Примерно то же происходит и при системных коллагенозах.
Соответственно, нарастает стридорозный, – шумный с присвистом, – компонент в аускультируемом звуке, типичный для обструктивных дыхательных синдромов.
Обструкция дыхательных путей может прогрессировать годами, на поздних стадиях приводя к глубокой дыхательной недостаточности, тяжелейшим осложнениям в ключевых системах организма (сердце, сосуды, печень и др.) и, в конечном счете, к летальному исходу. Однако в ряде ситуаций обструкция возникает остро. Характерные хрипы в подобных случаях становятся важнейшим ее симптомом и диагностическим аргументом, например, в пользу бронхиальной астмы, острого обструктивного (стенозирующего) ларинготрахеита, дифтерийного крупа, облитерирующего бронхиолита той или иной этиологии, инородного тела, ожога, травмы, внутрипросветной или экстрамуральной опухоли, скопления слизи, абсцесса и т.п. – в зависимости от того, с какими клиническими проявлениями в данном случае сочетаются обструктивные хрипы и каковы результаты прочих диагностических исследований (рентген, спирометрия, МРТ, ларинго-, трахео- или бронхоскопия, лабораторные анализы и т.д.).
Обструкция дыхательных путей инородным телом
В 2005 году International Consensus Conference on Cardiopulmonary Resuscitation and Emergency Cardiopulmonary Care оценил доказательства различных методов купирования обструкции дыхательных путей инородным телом. Они признали доказательства для использования толчков груди, брюшных толчков, и ударов / хлопков сзади по спине.
Однако, недостаточно доказано преимущество отдельных методов, какая техника лучше и должна использоваться в первую очередь. Существуют доказательства, что толчки груди могут произвести более высокие пиковые давления в дыхательных путях чем прием Хеймлиха.
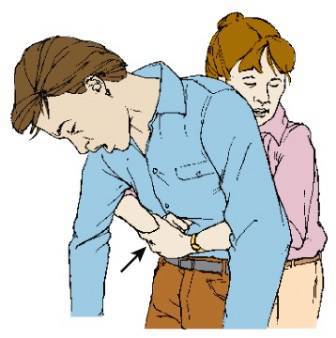
Техника поддиафрагмальных брюшных толчков для купирования обструкции дыхательных путей, была популяризирована Доктором Henry Heimlich и обычно упоминается как «прием Хеймлиха». Техника является самой эффективной, когда большой кусок пищи закрывает гортань.
Пациента, находящегося в сознании, расположите вертикально. Сзади окружите руки вокруг пациента, лучевую сторону сжатого кулака поместите на переднюю брюшную стенку, на середине расстояния между пупком и мечевидным отростком. Возьмите кулак противоположной рукой и произведите внутренний и восходящий толчок брюшной полости. Успешное вмешательство вызовет удаление инородного тела из дыхательных путей пациента силой воздуха, выходящего из легких.
Брюшные толчки могут также быть выполнены у пациентов в бессознательном состоянии, лежащих на спине. Для этого становитесь на колени к тазу пациента, лежащего с запрокинутой головой. Основания ладоней положите на верхний отдел брюшной полости, в той же точке, как в вертикальной технике. Произведите толчки внутрь, вверх.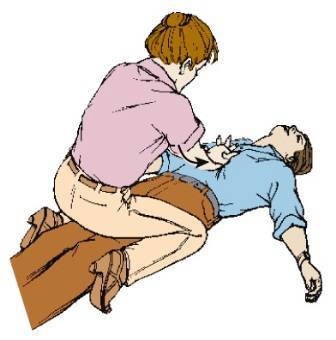
Относительным противопоказанием для выполнения прием Хеймлиха является беременность и пациенты с выпуклым животом. Потенциальные риски поддиафрагмальных толчков включают разрыв желудка, перфорацию пищевода, и брыжеечное повреждение. У беременных прием Хеймлиха выполняется с грудным наложением рук.

Во время сердечно-легочной реанимации обструкция дыхательных путей инородным телом купируют методом сжатия груди (удары по спине у перевернутого младенца). Механизм действия тот же, что и у брюшных толчков, чтобы удалить инородное тело, выдавливают воздух из легких.
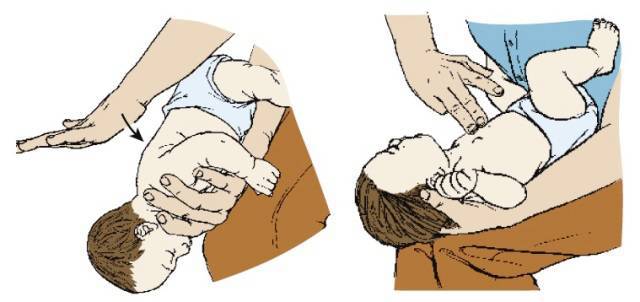
Некоторые авторы полагают, что сжатия груди могут создать более высокие пиковые давления в дыхательных путях чем прием Хеймлиха. Объединенное (одновременное) сжатие груди и поддиафрагмальный брюшной толчок может произвести даже более высокие пиковые давления дыхательных путей и следует рассмотреть этот вариант, когда стандартные методы терпят неудачу.
Удары-хлопки по спине часто рекомендуются для младенцев и маленьких детей с обструкцией дыхательных путей инородным телом. Некоторые авторы утверждали, что удары по спине могут быть опасными и могут продвигать инородные тела глубже в дыхательные пути, но нет никакого убедительного доказательства этого факта.
Что касается других источников, предполагается, что удары по спине достаточно эффективны. Однако, никакие убедительные данные не доказывают, что удары по спине более или менее эффективны чем брюшной или грудной толчки. Удары по спине могут произвести более явное увеличение давления в дыхательных путях, но на более короткий промежуток времени, чем другие методы.
В рекомендациях AHA предлагается использовать удары по спине у младенцев и маленьких детей в положении вниз головой. AHA не рекомендует применять брюшной толчок у младенцев, потому что у младенцев более высокий риск нанесения ятрогенной травмы. С практической точки зрения, удары по спине должны проводиться у пациентов в положении вниз головой, которое легче достигнуть у младенцев, чем у больших детей.
Осложнения
Удушье может стать причиной тяжелых осложнений и неприятных последствий. Наиболее часто встречающимися последствиями удушья являются:
- неврологические и психические патологии (нарушение памяти (амнезия) или интеллекта, вплоть до слабоумия);
- нарушения в деятельности сердечно-сосудистой системы;
- травматический шок с проявлениями раздражительности и безразличия;
- парез голосовых связок;
- инфицирование с риском развития воспаления легких;
- отек мозга или легких;
- летальный исход.
Беременным женщинам следует опасаться самопроизвольного выкидыша.
Помощь при асфиксии должна быть оказана в кратчайшие сроки.
7 действий, чего нельзя делать при остановке дыхания
Тем, кто оказывает первую помощь важно знать, что при остановке дыхания нельзя делать ни при каких условиях. Этим можно лишь навредить человеку:
- Искусственное дыхание, когда человек дышит и выполнять массаж сердца, если есть пульс.
- Реанимационные мероприятия, если у пострадавшего во рту присутствует инородный предмет.
- Слишком резкие вдохи в ротовую полость больного: имеется высокий риск, что воздух попадет в желудок.
- Искусственное дыхание и непрямой массаж сердца в хаотичном порядке (по современным медицинским рекомендациям кратность составляет 2:30, независимо от количества реаниматоров и возраста пациента).
- Удары по спин, между лопаток, когда пострадавший находится в вертикальном положении.
- Попытки сделать непрямой массаж сердца посредством электрического тока.
- Отсутствие обращения в скорую помощь.
Грамотно организованная первая помощь при остановке дыхания поможет сохранить жизнь больному или спасти его от инвалидности. Чтобы лучше ознакомиться с техникой реанимационных действий, смотрите видео, одобренное Министерством Здравоохранения и социального развития Российской Федерации https://www.youtube.com/watch?v=xVcmPgiS55s
Список литературы:
- Сердечно-легочная реанимация: учеб. пособие / сост.: Р.Х. Гизатуллин, И.И. Лутфарахманов, Р.Р. Гизатуллин, Р.Ф. Рахимова – Уфа: ФГБОУ ВО БГМУ Минздрава России, 2018. – 51 с.
- ПЕРВАЯ ПОМОЩЬ: Учебное пособие для преподавателей обучающих лиц, обязанных и (или) имеющих право оказывать первую помощь. М.: ФГБУ «ЦНИИОИЗ» Минздрава России, 2018. 136 с.
Симптомы и признаки асфиксии
Основным симптомом состояния является прогрессирующее удушье, при котором резко возрастает нехватка кислорода в тканях и крови, замещаемого углекислым газом.
Признаки асфиксии зависят от причин, вызвавших удушье:
- при остром состоянии вследствие попадания в верхние отделы дыхательных путей посторонних предметов или при их сдавливании проявляются судорожные дыхательные движения при отсутствии дыхания, судороги, синюшность лица, потеря сознания, самопроизвольные мочеотделение и калоотделение, остановка сердца;
- при подостром состоянии дыхательные движения становятся глубокими и редкими, пульс учащается, повышается давление, начинаются судороги, происходит утрата сознания.
Признаки асфиксии зависят также от фазы состояния:
- первая фаза характеризуется испугом, выраженной одышкой, потемнением в глазах, головокружением, синюшностью кожи, повышением давления и учащением пульса;
- вторая фаза характеризуется усилением одышки, урежением пульса и частоты дыхания, снижением давления, повышением синюшности;
- третья фаза характеризуется периодическими остановками дыхания, сильным снижением давления, потерей сознания, развитием комы, непроизвольными семяизвержением, дефекацией и мочеиспусканием;
- четвертая фаза характеризуется редкими глубокими вздохами, отсутствием возможности прощупать пульс и определить давление, судорогами.
Если асфиксия развивается постепенно, то пострадавший может сидеть с высунутым языком и широко раскрытым ртом. При этом кожа бледная и ярко выражены синюшность ногтей и губ.
У вас появились симптомы асфиксии?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Внешние проявления и последствия синдрома обструктивного апноэ сна
Основные признаки данного заболевания – ночной храп и избыточная дневная сонливость, которая является закономерным последствием связанных с апноэ нарушений сна.
Понятие сонливости достаточно субъективно. Поэтому длительно болеющие люди могут частично привыкнуть к своему состоянию и воспринимать его как ощущение усталости, разбитости или утомленности в течение дня, находя для себя объяснение этому в напряженном жизненном ритме и перегрузках на работе. Однако сонливость обычно становится очевидной, когда человек находится в расслабленном состоянии, и проявляется засыпаниями во время отдыха, чтения, просмотра телепрограмм, а в особо тяжелых случаях даже во время активной деятельности и при вождении автомобиля.
Но это не просто плохое качество бодрствования
Кислородное голодание головного мозга во сне в сочетании с сонливостью при бодрствовании приводят к тому, что у человека ослабевают память, внимание, скорость реакции. В результате этого пациенты с тяжелым апноэ сна не только начинают с трудом справляться со своей работой, но и намного чаще других людей подвержены автомобильным авариям, несчастным случаям на производстве и в быту.
Также часто встречаются следующие жалобы:
- повышенная подвижность во время сна;
- кошмарные сновидения;
- пробуждения, иногда с чувством нехватки воздуха;
- ночная изжога;
- учащенное мочеиспускание в ночные часы;
- потливость во сне;
- сухость и неприятный вкус во рту ночью и утром после пробуждения;
- утренние головные боли;
- снижение полового влечения и потенции.
Как уже говорилось выше, обструктивное апноэ крайне отрицательно сказывается на состоянии сердца и сосудов. Прямые последствия синдрома обструктивного апноэ сна включают:
- плохо поддающуюся традиционному лекарственному лечению артериальную гипертонию, в том числе с повышением артериального давления во время ночного сна;
- опасные сердечные аритмии;
- сердечную недостаточность;
- высокий риск инфаркта миокарда и инсульта.
Значительная часть смертей, в том числе внезапных, формально связанных с сердечно-сосудистыми проблемами, на самом деле является прямым или косвенным результатом недиагностированного и, следовательно, нелеченого обструктивного апноэ сна. Результаты многих научных исследований доказывают, что при тяжелой форме сонного апноэ вероятность смерти от сердечно-сосудистых заболевания возрастает в 4-5 раз.
Когда следует обратиться к врачу
Асфиксия, последствия которой бывают очень тяжелыми, требует срочного обращения к врачу. Устранением причин и последствий данного состояния занимаются отоларингологи или терапевты. Потребоваться помощь квалифицированного врача может при следующих заболеваниях: отек гортани или легкого, паническая атака, пневмония, анафилактический шок, бронхиальная астма.
Записаться на прием к врачу или срочно вызвать специалиста на дом следует:
- при спазмах мышц гортани;
- при параличе дыхательной мускулатуры;
- при попадании в дыхательные пути инородных тел, пищи, воды;
- при поражении электрическим током;
- при отравлении угарным газом или токсичными парами.
АО «Медицина» (клиника академика Ройтберга) в Москве предлагает услуги квалифицированных отоларингологов и терапевтов в области лечения последствий асфиксии. Клиника расположена по адресу 2-й Тверской-Ямской переулок, дом 10, в 5 минутах от метро «Московская». Высокая квалификация специалистов-отоларингологов, многие из которых имеют высшие медицинские звания, и применение современных методов лечения позволяют пациентам быть уверенными в успешности терапии.
5 причин, почему останавливается дыхание, когда засыпаешь и бодрствуешь
Всего насчитывается более 50 причин остановки дыхания. Но в 90% случаев человек перестает дышать только из-за 5 из них. О каждой причине расскажем подробнее:
- Отек дыхательной системы. Развивается из-за сильной аллергической реакции на внешние раздражители. В это же группы причин можно отнести и бронхиальную астму.
- Удар током.
- Попадание инородных предметов в органы дыхания.
- Отравление ядовитыми парами или угарным газом.
- Утопление.
Перечисленные причины остановки дыхания относятся к взрослым людям. У детей в возрасте от 2 до 6 лет остановка дыхания в 80% случаев происходит во сне. По другому такое состояние называют апноэ. Спровоцировать апноэ во сне у малышей могут следующие факторы:
- лишний вес;
- синдром Дауна;
- аденоиды;
- диспропорции в структуре лицевого скелета.
Для того, чтобы врач поставил диагноз синдром обструктивного апноэ, врачу потребуется провести полисомнографию. По результатам исследования врач определяет частоту остановок дыхания и их продолжительность.
Только после выявления причины остановки дыхания, врач сможет составить эффективную схему лечения для пациента (взрослого, ребенка).
Лечение
Комплекс лечебных мероприятий определяется в зависимости от причины и фазы удушья. Проводятся хирургические операции, применяются аппараты искусственного дыхания, используются эффективные медикаментозные средства.
Основные усилия врачей направлены:
- на устранение причины состояния;
- на обеспечение проходимости дыхательных путей для воздуха;
- на восстановление нормального уровня кислорода в крови;
- на восстановление нормальной сердечно-сосудистой деятельности;
- в случае отравления вводятся антидоты.
Пациентам назначаются препараты для поддержания функций дыхательной и сердечно-сосудистой систем. При наличии хронических заболеваний назначается терапия по показаниям. При необходимости в сложных случаях пациента могут направить в стационар. АО «Медицина» (клиника академика Ройтберга) располагает прекрасно оборудованным стационаром с комфортабельными палатами.
Показания
Срочные меры по обеспечению проходимости дыхательных путей требуются в следующих ситуациях:
- остановка кровообращения и/или дыхания при болезни ЦНС, воздействии наркотических препаратов, гипоксии или по другим причинам;
- глубокая кома, когда расслабленный язык западает в голосовую щель;
- острый отек гортани, ларингоспазм, инородное тело в гортани, утопление; вдыхание дыма, ожог дыхательных путей (тепловой или химический), вдыхание токсичных химикатов, аспирация желудочного содержимого;
- травма верхних дыхательных путей; повреждение головного мозга или верхнего отдела спинного мозга.
Необходимость в срочном обеспечении проходимости дыхательных путей возникает и в других неотложных ситуациях, оставляющих, однако, больше времени для подготовки больного.
К ним относятся:
- дыхательная недостаточность; необходимость во вспомогательной вентиляции в связи с РДСВ;
- обострение хронической обструкции дыхательных путей (например, ХОЗЛ или бронхиальная астма);
- диффузные инфекционные или другие изменения легочной паренхимы;
- нервно-мышечные заболевания и угнетение дыхательного центра;
- крайнее мышечное утомление, вызванное повышенной работой дыхания и чреватое апноэ (перемежающееся дыхание, парадоксальное движение диафрагмы);
- необходимость уменьшить работу дыхания в связи с шоком, низким сердечным выбросом и состоянием, требующим снизить нагрузку на миокард;
- острое отравление СО;
- подготовка к промыванию желудка после передозировки пероральных препаратов у больных с нарушением сознания; резкое возрастание потребности в кислороде (например, при перитоните на фоне пониженной функции дыхания), а также подготовка к бронхоскопии больных с пограничным состоянием дыхательной системы.
Противопоказаний к поддержанию проходимости дыхательных путей не существует.
Осложнения зависят как от используемых методов, так и от состояния больного.
При эндотрахеальной интубации возможны повреждения губ, зубов, языка, гортани и глотки. Попадание трубки в пищевод может привести к растяжению или даже разрыву желудка и аспирации его содержимого при регургитации. Все трубки, проходящие через гортань, в какой-то степени повреждают голосовые связки, причем в некоторых случаях возникает их изъязвление, ишемия и длительный паралич. Позже может образоваться подсвязочный стеноз.
При трахеостомии возможны кровотечение, повреждение щитовидной железы, пневмоторакс, паралич возвратного гортанного нерва, травма крупных сосудов и развитие в последующем стеноза трахеи на уровне трахеостомы.
Ред. Н. Алипов
«Обеспечение проходимости дыхательных путей» — статья из раздела Пульмонология
- Дыхательные упражнения для диафрагмы и других дыхательных мышц
- Вся информация по этому вопросу